Masculinidad y cáncer de próstata
Luisa Elvira Torres Sánchez
La Dra. Luisa Torres Sánchez, Investigadora en Ciencias Médicas “F” del Instituto Nacional de Salud Pública, es Nivel III del Sistema Nacional de Investigadores y miembro de la Academia de Ciencias de Morelos.
Esta publicación fue revisada por el comité editorial de la Academia de Ciencias de Morelos
La masculinidad
La masculinidad es un concepto culturalmente construido que define las características que un individuo debe demostrar para ser visualizado y aceptado como hombre: asertivo y agresivo, valiente, casi invulnerable a amenazas y problemas, estoico ante la adversidad y desde el punto de vista sexual, viril. De él se esperan conductas que muestren coraje y fuerza; la expresión de emociones o la necesidad de buscar la ayuda de los demás, así como la imposibilidad de actuar como proveedor o líder familiar, son muestra de debilidad que ante la sociedad o el propio individuo ponen en entredicho su identidad masculina.
Este estereotipo puede representar una importante barrera para la búsqueda de atención médica y el tratamiento oportuno. Por ejemplo, estudios previos han mostrado que ante un problema de salud los hombres hacen un menor uso de los servicios de salud que las mujeres. Como consecuencia del envejecimiento y la aparición de enfermedades crónicas esta conducta puede impactar negativamente en la calidad vida. Para un individuo educado bajo este estereotipo, reconocer ante sí mismo y los demás, las evidencias de “la pérdida de su masculinidad”, dificulta la aceptación de las consecuencias a largo plazo de algunas enfermedades crónico-degenerativas, así como, los efectos secundarios de algunos tratamientos.
Entre las enfermedades crónicas que afectan particularmente a los hombres y que tienen una fuerte repercusión en el ámbito sexual, se encuentran aquellas relacionados con la próstata. La próstata es una glándula que está presente sólo en los hombres y su principal función es generar las condiciones ideales para mantener la vitalidad de los espermatozoides y en consecuencia las posibilidades de lograr un embarazo; adicionalmente, actúa como una bomba que, durante la relación sexual permite la expulsión del semen que se encuentra almacenado y evita que salga orina de la vejiga. Su desarrollo depende de las hormonas sexuales producidas por los testículos. Por estar ubicada por debajo de la vejiga y atravesada por el conducto a través del cual sale la orina (Figura 1), la disminución en la fuerza y cantidad del chorro de orina, dolor o dificultad para orinar, dolor al eyacular, así como, la aparición de sangre en la orina, son síntomas que deben alertar al varón acerca de un posible problema en esta glándula.
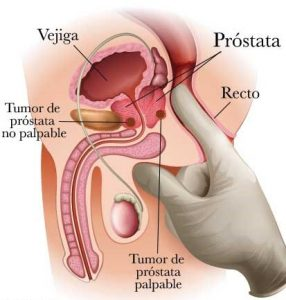
Figura 1. Ubicación de la glándula prostática.
Además de los procesos infecciosos que pueden afectar a la próstata (prostatitis), ésta también puede aumentar de volumen como consecuencia de procesos benignos (hiperplasia prostática) o malignos (cáncer de próstata).
Qué es el cáncer de próstata
El cáncer de próstata (CP) es una condición maligna que se presenta a partir de los 50 años y su riesgo incrementa conforme aumenta la edad y el número de familiares (padre y hermanos) afectados por este tipo de cáncer; así mismo, en comparación con otros grupos étnicos, las personas afrodescendientes tienen 2 a 3 veces más probabilidades de ser diagnosticado con este cáncer y en etapas avanzadas. El haber tenido enfermedades de trasmisión sexual, consumir dietas con pobre contenido de frutas y vegetales, así como, el tabaquismo y hacer poca o ninguna actividad física a lo largo de la vida también pueden incrementar la posibilidad de presentar este tipo de cáncer.
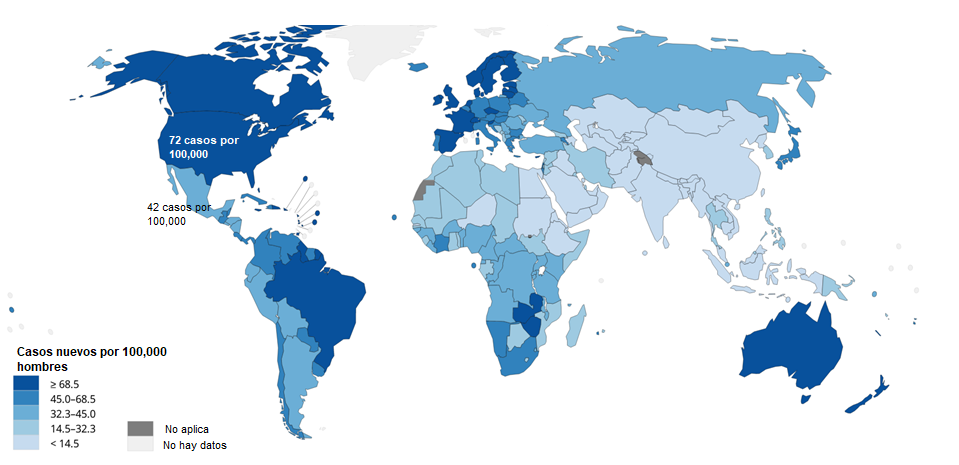
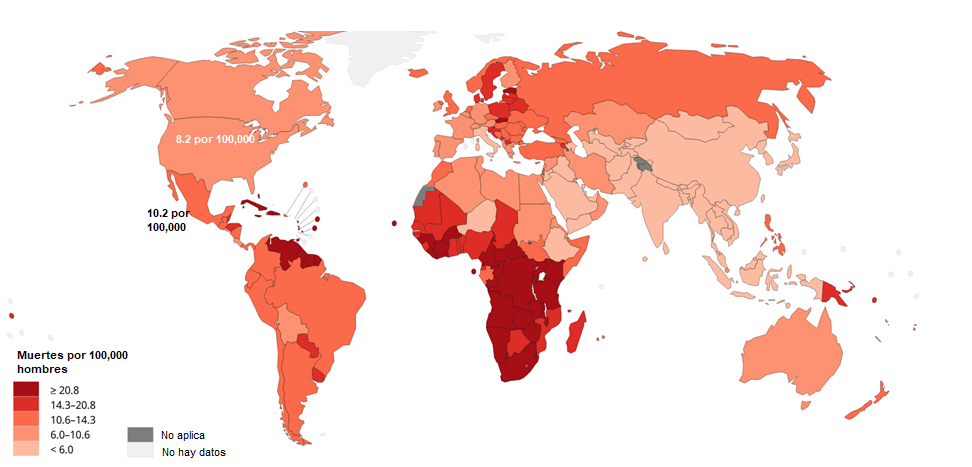
Después del cáncer de pulmón, a nivel mundial el CP ocupa el segundo lugar como causa de cáncer en hombres y el quinto lugar como causa de muerte por cáncer. Sin embargo, en países desarrollados, donde existen programas de detección temprana, la aparición de nuevos casos es casi cuatro veces mayor a la de los países menos desarrollados (Figura 2); los cánceres se detectan en etapas muy tempranas, la mortalidad por este cáncer es baja y alrededor del 90% de los hombres diagnosticados con cáncer de próstata superan los cinco años posteriores al diagnóstico. En contraste, en países menos desarrollados como México, aunque la frecuencia del CP es menor, los casos son detectados en etapas donde el cáncer ya se ha diseminado a otros órganos, la mortalidad es dos veces mayor y alrededor del 70% de los hombres logran superar los cinco años post-diagnóstico. Esto último, puede ser consecuencia de la falta de programas de detección temprana, así como, de características culturales, creencias y mitos, que, junto con el desconocimiento de los síntomas, reducen las posibilidades de buscar atención médica.
A
 B
B
 B
B
Figura 2. Estimaciones de la frecuencia del cáncer de próstata en el mundo. A) Casos nuevos de cáncer de próstata por cada 100,000 habitantes. B) Muertes por cáncer de próstata por 100,000 habitantes. Fuente: GLOBOCAN 2020 IARC (http://gco.iarc.fr/today)
En qué consiste y qué oportunidades ofrece la detección temprana
La detección del CP comprende dos procedimientos complementarios, ya que, cada uno por separado no permite hacer un diagnóstico preciso. Uno es la determinación en sangre del antígeno prostático específico, una proteína producida por la próstata; esta prueba, aunque no es invasiva no permite diferenciar entre un problema benigno o maligno de la próstata. El segundo es el tacto rectal, el cual es realizado por un médico, quien usando su dedo (enguantado y lubricado) explora el tamaño y la consistencia de la próstata (Figura 1). Éste tiene la limitación que dependiendo del peso del paciente y la habilidad del médico puede haber zonas de la próstata que no son alcanzadas durante el examen.
En personas sin antecedentes familiares para este tipo de cáncer se recomienda iniciar estos exámenes a partir de los 50 años y la frecuencia posterior al primer examen dependerá de los resultados iniciales. En caso de que el antígeno prostático se encuentre por debajo de los 2.5 ng/mL, la revisión se realizará nuevamente cada 2 años. A los hombres con antecedentes familiares de CP, se les recomienda iniciar la detección temprana a los 40 años y en caso de no presentar alteraciones la frecuencia debe ser anual. Aquellos con valores de antígeno prostático mayores a los 2.5 ng/mL o con anormalidades en el tacto rectal, deben ser valorados por el especialista en urología quien realizará una biopsia guiada por ultrasonido rectal, con la finalidad de realizar el diagnóstico.
La finalidad de la biopsia es tomar varias muestras del tumor, mismas que son analizadas a través del microscopio y mediante una escala llamada escala de Gleason, el patólogo determina qué tan diferentes son las células tumorales de las células normales. Esta escala varía entre 2 y 10; sin embargo, los médicos usan al menos tres grandes categorías para clasificar a los cánceres. Aquellos con una puntuación menor o igual 6 son considerados como bien diferenciados; las células tumorales son más parecidas a una célula normal y por lo tanto su pronóstico es mejor. La clasificación de 7 se considera como moderadamente diferenciadas y mayor a 7 son cánceres pobremente diferenciados que por lo general tienen un peor pronóstico.
La ventaja que ofrece la detección temprana es que permite detectar el CP cuando aún tiene un mejor pronóstico y oportunidad de tratamiento. Por cada mil hombres sin antecedentes familiares de CP que se realizan las pruebas de detección temprana, se evitan hasta 3 muertes asociadas a un cáncer diseminado a otras partes del cuerpo y la sobrevida a cinco años incrementa sustancialmente.
Sin embargo, existe un rechazo o temor a la detección temprana del CP, particularmente, al tacto rectal. La fuente de rechazo depende del conocimiento que se tiene de la enfermedad, el estereotipo o concepto de masculinidad adoptado, así como de la capacidad de adaptación y de la edad en la que se presentan los síntomas. Frecuentemente, el tacto rectal es estigmatizado socialmente, asociándolo con una pérdida de la masculinidad. Este tipo de juicio hace que la persona afectada no mencione el tema o manifieste sus temores. En contraste, en hombres que tienen conocimiento de la enfermedad, el temor a las consecuencias que ésta y su tratamiento puede tener sobre su vida cotidiana, constituye la barrera principal para asistir a un examen de detección temprana.
Cuál es el tratamiento del cáncer de próstata y sus posibles efectos secundarios
Las opciones de tratamiento incluyen: vigilancia activa y/o espera vigilante, cirugía, radioterapia y medicamentos para reducir las concentraciones de hormonas sexuales masculinas (bloqueo androgénico). Para elegir la mejor opción además del grado de avance o severidad del CP (Gleason al momento del diagnóstico, la extensión del cáncer dentro y fuera de la próstata, así como, las concentraciones de antígeno prostático específico), también se toman en cuenta algunos otros factores como: la edad del paciente al momento del diagnóstico, cuánto tiempo más se espera que viva (expectativa de vida1), la coexistencia de otras enfermedades y más importante aún las preferencias de tratamiento que de forma informada decida el paciente. Esta decisión informada se refiere a que antes de ser tratado, el paciente debe haber discutido con su médico y su pareja o familiar más cercano, la probabilidad de éxito de las opciones de tratamiento (recurrencia, sobrevida), los efectos secundarios que se podrían presentar como consecuencia del tratamiento, así como, la afectación en la calidad de vida que estos puedan causar. Para conocer más sobre los tipos de tratamientos pueden consultar la siguiente página: https://www.cancer.gov/espanol/tipos/prostata/paciente/tratamiento-prostata-pdq
Los posibles efectos secundarios varían de acuerdo al tipo de tratamiento. En el caso de la vigilancia activa y/o espera vigilante, además de alguna sintomatología específica del cáncer, el principal efecto secundario asociado es el estrés de saber que conviven con un cáncer. Entre los posibles efectos secundarios de las otras opciones de tratamiento se describen: falta de control de la orina y de la defecación (incontinencia), disfunción eréctil, pérdida del deseo sexual, así como depresión, y en algunos casos disfunción cognitiva y pérdida de la memoria. Los posibles efectos relacionados con la actividad sexual y el autocontrol de funciones, representan un reto para mantener la calidad de vida y el bienestar individual. Hombres con disfunción eréctil pueden llegar a presentar síntomas de depresión, disminución de la autoestima, vergüenza, y miedo a ser estigmatizados; todo esto como consecuencia del sentimiento de pérdida (ya no eran hombres) o disminución (sentirse menos hombre) de la masculinidad.
1 Expectativa de vida: Por ejemplo, la edad promedio que se espera viva un hombre en México país, es de 72 años. Si a los 69 años se le diagnostica un cáncer de próstata su esperanza de vida es de 3 años, ya que, en promedio se espera que viva hasta los 72 años.
Cuáles son las estrategias más frecuentemente usadas para afrontar esta situación y la importancia de la masculinidad asumida.
La masculinidad asumida también puede afectar la calidad de vida post-diagnóstico, a través de las estrategias que se pueden permitir los hombres para afrontar el diagnóstico de cáncer de próstata, el tratamiento y sus posibles efectos adversos.
En hombres con valores masculinos fuertemente arraigados y que tratan de volver a la “normalidad”, la depresión y la angustia es mayor que la observada entre aquellos con una masculinidad conceptualmente más flexible. Los primeros son hombres que no aceptan el diagnóstico de cáncer de próstata, evitan buscar información sobre el tema e incluso pueden llegar al aislamiento social con tal de no hablar del cáncer y sus consecuencias. Se enfocan en reforzar los roles de género que tenían asumidos antes del diagnóstico y a toda costa quieren demostrar su fortaleza emocional y física, así como a demostrar que no ameritan del apoyo ni de la ayuda de nadie. En hombres mayores con estas características, probablemente el miedo a perder su capacidad de autocuidado y representar una carga familiar, es el factor que mayor miedo y angustia produce.
En aquellos hombres con una masculinidad más flexible, el conflicto que genera el diagnóstico y el proceso posterior, es menor y la adaptación es mucho mejor. Las conductas están dirigidas a conocer más acerca de la enfermedad y replantearla en términos positivos. Los síntomas y los efectos secundarios, más que una consecuencia de la enfermedad se plantea como parte del envejecimiento. Por su parte, la relación de pareja se enfoca más en la calidad de la relación y no en los aspectos sexuales de la misma. En general, recibir el tratamiento se plantea como una oportunidad de seguir adelante, dejando en segundo plano la posible pérdida de funciones por el tratamiento. Las características de fuerza y control, las enfocan a adoptar estilos de vida más saludables. Deciden ser más cuidadoso con su dieta (mayor contenido de frutas, vegetales y menos grasas), dejar de fumar, así como, hacer mayor actividad física en busca de bienestar y no de incrementar los músculos (por ejemplo, caminar a un ritmo suave durante tres horas a la semana, o a paso ligero durante 90 minutos). Manifestar las emociones y compartir sus miedos con otros hombres que presentan el mismo problema es algo permitido y saludable. Buscar alternativas que le permitan sobrellevar los efectos secundarios del tratamiento también es una opción; por ejemplo, reducir la ingesta de líquido para disminuir los accidentes propios de la incontinencia.
Conocer estos tipos de estrategias y personalidades es relevante. Además del tratamiento médico, es recomendable contar con un apoyo psicológico que incluya al paciente, a la pareja o a la(s) persona(s) más cercana. Involucrar a la pareja al momento de discutir las opciones de tratamiento es algo fundamental. Su conocimiento acerca de las implicaciones que la enfermedad tiene en términos de la sexualidad, puede ayudar a redimensionar la relación. Tratar de reforzar aquellas estrategias que representan una mejor forma de adaptación y confrontación con el cáncer de próstata, debe ser el objetivo del tratamiento. Promover la re-conceptualización de la masculinidad en un marco de acción más flexible es probable que permita negociar y aceptar situaciones, acciones y tratamientos que ofrezcan una supervivencia con mejor calidad de vida.
La masculinidad cambia con el tiempo y es probable que las generaciones futuras tengan un concepto mucho más flexible. Sin embargo, en la actualidad existen algunos aspectos que faltan por investigar. Evaluar el impacto de ciertas estrategias de afrontamiento de la enfermedad, así como, entender cómo el cáncer de próstata puede impactar a hombres con diferentes preferencias sexuales son algunos de los aspectos que hace falta seguir explorando para combatir este importante problema de salud pública.
Lecturas sugeridas
Bamidele O, McGarvey H, Lagan BM, Ali N, Chinegwundoh Mbe F, Parahoo K, McCaughan E. Life after prostate cancer: A systematic literature review and thematic synthesis of the post-treatment experiences of Black African and Black Caribbean men. Eur J Cancer Care 2018;27. doi: 10.1111/ecc.12784.
Bowie J, Brunckhorst O, Stewart R, Dasgupta P, Ahmed K. Body image, self-esteem, and sense of masculinity in patients with prostate cancer: a qualitative meta-synthesis. J Cancer Surviv. 2022; 16:95-110. doi: 10.1007/s11764-021-01007-9.
Chambers SK, Chung E, Wittert G, Hyde MK. Erectile dysfunction, masculinity, and psychosocial outcomes: a review of the experiences of men after prostate cancer treatment. Transl Androl Urol. 2017; 6:60-68. doi: 10.21037/tau.2016.08.12.
Fenton JJ, Weyrich MS, Durbin S, Liu Y, Bang H, Melnikow J. Prostate-Specific Antigen-Based Screening for Prostate Cancer: Evidence Report and Systematic Review for the US Preventive Services Task Force. JAMA. 2018; 319:1914-1931. doi: 10.1001/jama.2018.3712.
Foster S, Carvallo M, Wenske M, Lee J. Damaged Masculinity: How Honor Endorsement Can Influence Prostate Cancer Screening Decision-Making and Prostate Cancer Mortality Rates. Pers Soc Psychol Bull. 2021 29:1461672211065293. doi: 10.1177/01461672211065293.
Galván-Portillo M, et al. Dietary flavonoid patterns and prostate cancer: evidence from a Mexican population-based case-control study. Br J Nutr. 2021 Jul 14:1-9. doi: 10.1017/S0007114521002646.
Garbas K, et al. The Role of Microbial Factors in Prostate Cancer Development-An Up-to-Date Review. J Clin Med. 2021 Oct 18;10(20):4772. doi: 10.3390/jcm10204772.
Matsushita M, et al. Influence of Diet and Nutrition on Prostate Cancer. Int J Mol Sci. 2020 Feb 20;21(4):1447. doi: 10.3390/ijms21041447.
Neibergall NC, Sánchez FJ. Chapter 3 - Men’s transitions in late life: Exploring the influence of male norms. In E. M. Altmaier (Ed.), Navigating life transitions for meaning (pp. 31–48). Elsevier Academic Press.
Persaud H, Yuan J, Afable A, Bruno DM. Barriers to Prostate Cancer Screening Among Indo-Guyanese. J Community Health. 2021; 46:591-596. doi: 10.1007/s10900-020-00926-5.
Torres-Sánchez LE, Espinoza-Giacinto R, Rojas-Martínez R, Escamilla-Nuñez C, Vázquez-Salas RA, Campuzano JC, Lazcano-Ponce E. Prostate cancer mortality according to marginalization status in Mexican states from 1980 to 2013. Salud Publica Mex. 2016; 58(2):179-86. doi: 10.21149/spm. v58i2.7787.
Vázquez-Salas RA, et al. History of gonorrhea and prostate cancer in a population-based case-control study in Mexico. Cancer Epidemiol. 2016 Feb; 40:95-101. doi: 10.1016/j.canep.2015.12.001.
Wall D, Kristjanson L. Men, culture and hegemonic masculinity: understanding the experience of prostate cancer. Nurs Inq. 2005; 12:87-97. doi: 10.1111/j.1440-1800.2005.00258. x.
Esta columna se prepara y edita semana con semana, en conjunto con investigadores morelenses convencidos del valor del conocimiento científico para el desarrollo social y económico de Morelos. Desde la Academia de Ciencias de Morelos externamos nuestra preocupación por el vacío que genera la extinción de la Secretaría de Innovación, Ciencia y Tecnología dentro del ecosistema de innovación estatal que se debilita sin la participación del Gobierno del Estado.









 B
B B
B Desarrollado por Linabat
Desarrollado por Linabat