Enfermedades Mentales: Breve historia de la locura.
Miguel Cisneros Ramírez
Instituto de Biotecnología – UNAM
Miguel Cisneros es químico farmacéutico biólogo y trabaja en el laboratorio de Neurobiología Celular y Molecular del IBT-UNAM. Cursó el diplomado en Comunicación de la Ciencia y Periodismo Científico impartido por el CCyTEM y la DGDC de la UNAM.
Esta publicación fue revisada por el comité editorial de la Academia de Ciencias de Morelos.
El término de “loco” se puede usar para designar a una persona que presenta un comportamiento extraño y desviado de las normas sociales establecidas, debido a un trastorno de las facultades mentales que impide el funcionamiento normal de la razón y el sano juicio. El concepto de locura ha variado con el paso del tiempo. Durante la Edad Media prevaleció la idea de que la locura era una manifestación del pecado, un castigo divino o el signo externo de estar poseído por el demonio. Y los tratamientos usados fueron la penitencia, los castigos físicos y los exorcismos. Las creencias sobre la posesión demoniaca persistieron hasta mediados del siglo XVIII, y los enfermos eran recluidos en “hospitales” donde eran encadenados y les aplicaban tratamientos que eran verdaderas torturas. Si no eran internados vagaban solitarios por las calles y eran objeto de burlas y mal tratos. A principios del siglo XIX apareció la tendencia del “Tratamiento Moral” para los enfermos mentales que eran internados. Este tratamiento postulaba que los enfermos debían ser tratados con respeto y dignidad y no con cadenas y castigos. En 1794, Philippe Pinel cambió el concepto de “loco”, significando que los afectados eran enfermos que necesitaban cuidados, comprensión y trato humanitario; esto eliminó los exorcismos y maltratos e incluyo la terapia ocupacional como parte de los tratamientos (1). Actualmente, existen el Manual Diagnóstico y Estadístico de los Trastornos Mentales 5 (DSM-5) y la Guía de Consulta de los Criterios de Diagnóstico del DSM-5 que son una amplia lista de los tipos, subtipos, codificación y clasificación de los trastornos mentales y una guía para la formación de criterios diagnósticos. Por otro lado, existe un mejor conocimiento de las estructuras cerebrales que son afectadas y de los cambios que ocurren en la bioquímica cerebral, además de que los diferentes padecimientos son tratados por medio de medicamentos y terapias psicológicas. A pesar de lo anterior, los trastornos mentales son poco entendidos como enfermedades, ya que las personas no ven en los enfermos incapacidad física alguna ni signos del infierno que hay en su interior, y los tratan con miedo, indiferencia, burla o como si se tratase de viciosos sin voluntad.
Trastornos mentales
Las enfermedades mentales, entendidas como trastornos del funcionamiento del cerebro que afectan el pensamiento, los sentimientos, el estado de ánimo y la conducta de las personas, están caracterizadas por un conjunto de signos y síntomas que puede variar en composición e intensidad y habitualmente van asociados a un estrés significativo o a una discapacidad. Cabe señalar que una respuesta predecible o culturalmente aceptable ante un estrés usual o una pérdida, tal como la muerte de un ser querido, no constituye un trastorno mental, aunque si podría ser un detonante. De igual modo, un comportamiento socialmente anómalo, sea político, religioso o sexual , y los conflictos existentes entre el individuo y la sociedad, no son trastornos mentales salvo que la anomalía o el conflicto sean el resultado de una disfunción del individuo (2). Algunas de las enfermedades mentales son:
Trastorno de personalidad (Esquizofrenia). Es un trastorno mental devastador pues deteriora significativamente la calidad de vida de quien la padece. El esquizofrénico presenta una amplia variedad de perturbaciones graves del comportamiento que revelan la existencia de profundas alteraciones mentales que conducen a la pérdida del sentido de la realidad (psicosis). La esquizofrenia se caracteriza por cursar con síntomas psicóticos como delirios (creencias que no son ciertas) de grandeza, de celos, somáticos o persecutorios; alucinaciones (ver o escuchar cosas que no existen), y desorganización del leguaje y la conducta. También puede presentarse aislamiento social, apatía, miedo, agresión, ansiedad, depresión, apetito voraz, movimientos repetitivos y falta de autocontrol. Los esquizofrénicos son muy propensos a ser víctimas de la violencia de otros o a hacerse daño a sí mismas. Se desconoce la causa exacta de la esquizofrenia, pero es posible que tenga que ver con una propensión genética disparada por factores ambientales, y deterioro del funcionamiento del cerebro debido a alteraciones de neurotransmisores y estructuras del cerebro. El tratamiento incluye una combinación de medicamentos antipsicóticos y psicoterapia orientada a que el paciente conozca la enfermedad y la controle día a día.
Trastorno Bipolar. En pocas palabras y siguiendo la letra de una canción (3), la persona bipolar a veces se puede sentir “más prendido que el sol - más obscuro que la negra noche” o “más ardiente que el fuego infernal - más absurdo que la realidad”. Y esto es así porque la bipolaridad provoca altibajos emocionales que van desde trastornos de depresión hasta episodios maniacos. Los síntomas de la depresión pueden incluir sentimiento de tristeza sin esperanza, fatiga, disminución significativa del interés y el placer de todas las actividades, perdida o ganancia de peso sin hacer dieta, insomnio, ansiedad, retroceso psicomotor, sentimientos de inutilidad y culpabilidad, disminución de la capacidad para pensar, concentrarse y tomar decisiones, y pensamientos recurrentes de muerte y de suicidio. Los episodios de manía se caracterizan por la presencia de un sentimiento elevado de grandeza, verbosidad, sensación de que los pensamientos llegan con gran velocidad, distracción con facilidad, agitación psicomotora, disminución de la necesidad de dormir y participación en actividades que tienen muchas posibilidades de consecuencias dolorosas (ver la película “Mr. Jones Bipolar Maniaco-Depresivo). El tratamiento es por medio de medicamentos y terapias. Los medicamentos incluyen inhibidores selectivos de la recaptura de serotonina, que alivian la depresión y la ansiedad durante el episodio de baja emocional, y medicamentos estabilizadores del ánimo como antiepilépticos y antipsicóticos en la etapa maniaca. Una terapia recomendada es la cognitivo-conductual, que es una terapia verbal enfocada a la modificación de las respuestas emocionales y los pensamientos y conductas negativas.
Trastornos relacionados con el consumo de sustancias adictivas. El abuso de sustancias como el alcohol, mariguana, opioides y cocaína, provoca cambios en los niveles de la dopamina, que a su vez producen una activación directa del sistema de recompensa del cerebro que se encarga de reforzar los comportamientos y de producir los recuerdos. La activación es tan intensa que el adicto llega al pensamiento obsesivo y compulsivo de consumir la sustancia. Lo anterior lleva a la persona al incumplimiento de los deberes en todos los ámbitos, y a problemas sociales e interpersonal. Finalmente, se instalan en el individuo la tolerancia y la dependencia por la sustancia, además del síndrome de abstinencia cuando no está en consumo. En el adicto se pueden conjugar factores genéticos y fisiológicos que lo hacen susceptible a la dependencia, por eso los familiares no se deben de sentir culpables por la adicción del enfermo. Para controlar el consumo es necesario que el adicto quiera dejar de consumir y que recurra a la ayuda de psicólogos especialistas en adicciones, así como a la ayuda de los grupos de apoyo de Alcohólicos Anónimos (A-A), o cualquier otra asociación que se dedique a la rehabilitación de “los renglones torcidos de Dios” buscando la sobriedad a través de cambios en la actitud, en lo espiritual, lo mental y emocional. Como la adicción es una enfermedad que afecta a la familia, los familiares de los adictos pueden recurrir a los Grupos de Familia Al-Anon donde los miembros comparten experiencia, fortaleza y esperanza para encontrar solución a los problemas que tienen en común. Doble A nació en 1935 en Estados Unidos y actualmente se encuentra en más de 180 países ayudando a miles de personas a superar la enfermedad. El Papa Juan XXIII dijo que los Doble A son el milagro social del siglo XX (4).
Neurotransmisores
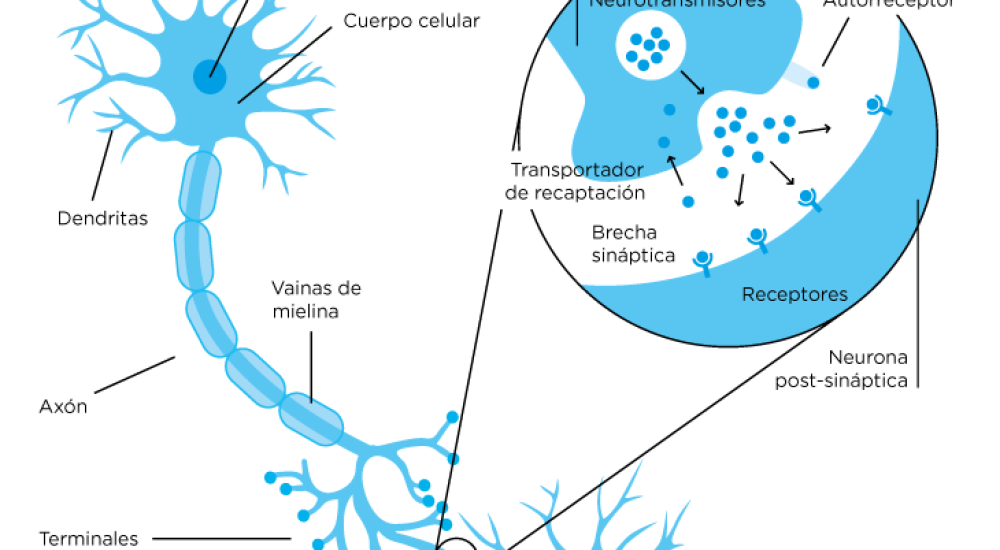
Las neuronas son células, componentes principales del sistema nervioso cuya función es recibir, procesar y transmitir información a través de señales bioquímicas y señales eléctricas gracias a la excitabilidad eléctrica de sus membranas plasmáticas. Están especializadas en la recepción de estímulos y conducción de impulsos nerviosos mediante conexiones llamadas sinapsis (Figura 1). Los neurotransmisores son biomoléculas que permiten la transmisión de información entre las neuronas. Son sintetizados en los núcleos de las neuronas transmisoras de la señal (neuronas presinápticas), transportadas en vesículas hasta las membranas citoplasmáticas y liberados en la brecha sináptica para ser captados por moléculas receptoras ubicadas en la membranas de las neuronas que reciben la señal (neuronas postsinápticas). Al unirse a sus receptores, los neurotransmisores activan un sistema de moléculas conocidas como segundos mensajeros que se encargan de la transducción de la señal que ellos portan, generando una respuesta fisiológica que puede implicar la activación o silenciamiento de genes específicos que codifican para la producción de proteínas particulares con una actividad específica. Los neurotransmisores presentes en la sinapsis pueden ser inactivados por degradación enzimática o por recaptura en las neuronas presinápticas que los introducen y almacenan en vesículas para su posterior liberación. Un neurotransmisor puede tener varios tipos de receptores que, dependiendo de su tipo y de la región del cerebro donde se encuentren, pueden generar diferentes respuestas fisiológicas.
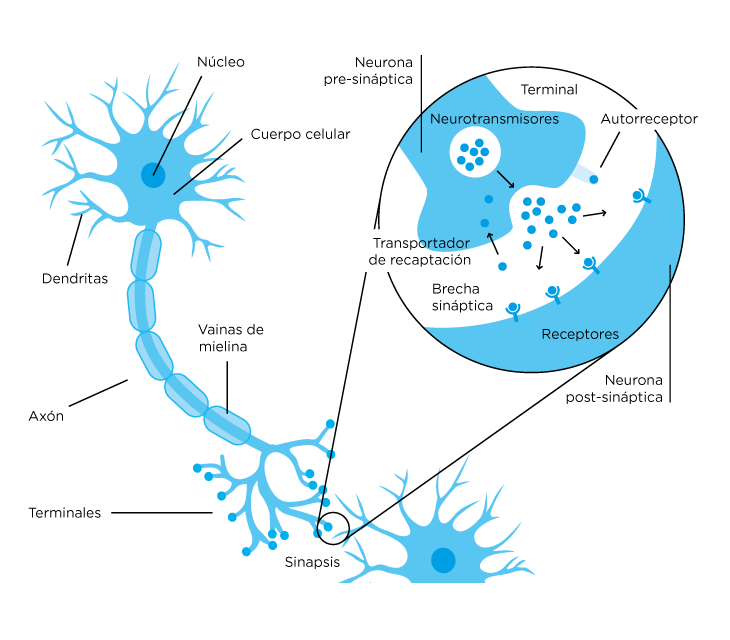
Figura 1. Comunicación neuronal (Sinapsis). Tomada de https://elgatoylacaja.com.ar/sobredrogas/neuronas-circuitos-neuronales-neurotransmisores-y-otros-neuros/
Una respuesta fisiológica puede ser regulada por la acción de más de un neurotransmisor. Los fármacos usados en el tratamiento de las enfermedades mentales estimulan o bloquean los receptores de los neurotransmisores o inhiben la recaptura de los mismos en el espacio sináptico para aumentar su actividad (5). Así pues, los neurotransmisores intervienen en todos los procesos cerebrales como son los pensamientos, las emociones, el comportamiento, la memoria, las motivaciones, etcétera, y su exceso o carencia conducen a desequilibrios en los mismos procesos (Figura 2). Algunos de los neurotransmisores que actúan en el cerebro son:
Dopamina. Las neuronas que producen dopamina están distribuidas en varias regiones del cerebro y desde estas proyectan sus terminales presinápticas hacia otras varias regiones, es por eso que este neurotransmisor regula varias importantes funciones cerebrales. Regula la conducta de búsqueda de recompensa y placer y sensaciones de calma y relajación; tales conductas van desde las biológicamente programadas, como saciar el hambre o la sed, hasta las que son puramente sociales o aprendidas. Interviene en la generación de estímulos motivacionales para realizar las diferentes actividades de la vida y en los procesos cognitivos de toma de decisiones para generar opciones, elegir la más adecuada y actuar en ese sentido. Además participa en el control de las emociones, la generación de los movimientos involuntarios del cuerpo y en la regulación del ciclo sueño-vigilia.
Serotonina. Está principalmente relacionada con la regulación de las reacciones emocionales y el estado de ánimo, pero participa en muchos procesos debido a que las neuronas que la producen proyectan sus terminales hacía varias regiones del cerebro, entre ellas el sistema límbico y la corteza cerebral , y además porque existe una gran familia de varios receptores serotoninérgicos, 7 tipos y 13 subtipos, con función específicas como la percepción del dolor, los procesos cognitivos de formación de memorias y la regulación de los ciclos circadianos relacionados con el sueño y el hambre.
Adrenalina. Una hormona es una biomolécula que es producida por una glándula que la secreta en el sistema circulatorio. De esta manera es transportada hasta los tejidos que presentan receptores específicos para la hormona y allí produce un cambio fisiológico. La adrenalina, al igual que la serotonina, tiene tanto función de hormona como función de neurotransmisor. Con respecto al carácter hormonal de adrenalina, se puede decir que es biosintetizada y almacenada por la corteza de las glándulas suprarrenales que, al recibir una señal proveniente del cerebro, la liberan al torrente sanguíneo como una respuesta ante situaciones de alarma, estrés, miedo o peligro para preparar al organismo para huir o luchar. Inhibe la actividad del sistema digestivo, dilata los bronquios y las pupilas y aumenta la glucosa en sangre, la tensión arterial y los latidos del corazón; todo lo anterior con la finalidad de que llegue más oxígeno al cerebro y de que exista más energía disponible para los músculos del cuerpo. En su función como neurotransmisor juega un papel importante en mantener la atención, la concentración y el estado de alerta y dar más sensibilidad ante cualquier estímulo. La gran variedad de efectos adrenérgicos se explica porque existen 5 tipos y varios subtipos de receptores que se encuentran ampliamente distribuidos en el organismo y porque las neuronas que producen este neurotransmisor proyectan sus terminales hacia varias regiones del cerebro.
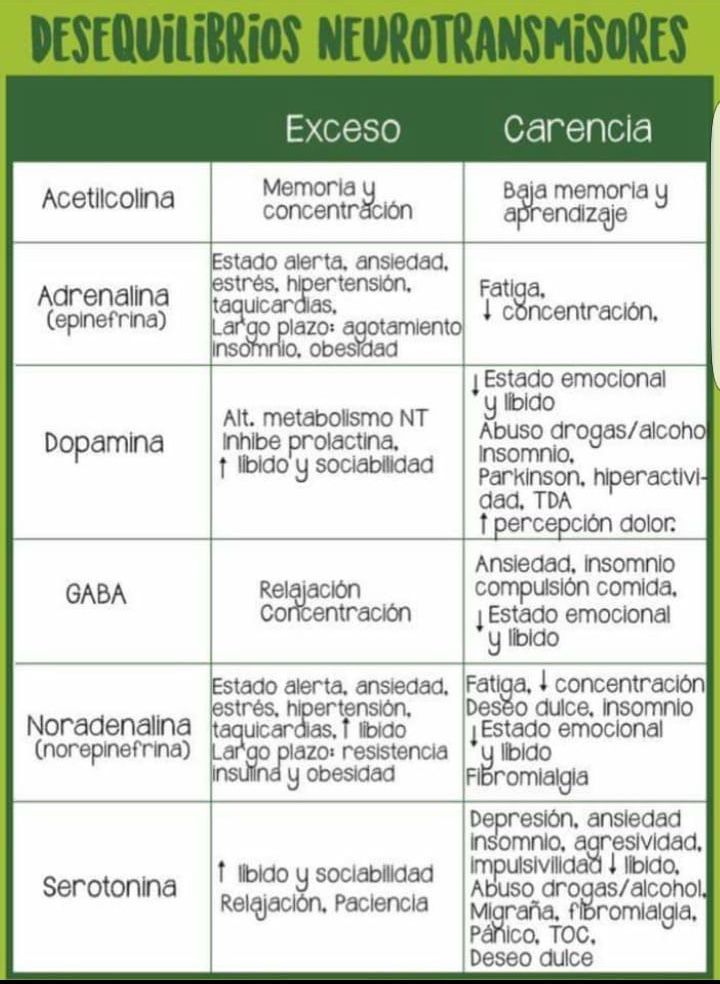
Figura 2. Neurotransmisores y desequilibrios. Tomada de www.dietacoherente.com y www.farmaceutico-online.com
Circuitos Cerebrales
El cerebro de una persona adulta tiene entre 80 mil y 100 mil millones de neuronas. Cada neurona puede estar conectada sinápticamente a muchas otras neuronas, de modo que se calcula que pueden establecerse hasta mil billones de conexiones sinápticas; sin contar que el sistema nervioso tiene la capacidad de reorganizar las neuronas para formar nuevas conexiones (plasticidad neuronal). El maravilloso y complejo funcionamiento del cerebro está determinado por su elevada organización celular, así como por las propiedades bioeléctricas de las neuronas, su alta especialización y por la formación de estructuras, regiones o áreas cerebrales (amígdala, hipotálamo, hipófisis, etc.) que se asocian con otras regiones para formar sistemas, redes o circuitos que están relacionados con el control de cada uno de los procesos mentales. Un ejemplo de un circuito, es el de la conexión de las diferentes áreas del cerebro que regulan la ejecución de actividades que nos proporcionan una recompensa placentera, y principalmente está formado por neuronas que producen dopamina que van del área tegmental ventral (TVA) del mesencéfalo hacía el sistema límbico.
Entonces, cuando recibimos un estímulo placentero, éste se traduce como un aumento en los niveles de dopamina del TVA que lleva la señal de placer hasta el sistema límbico para que nuestro cerebro la registre como una actividad que nos gusta y de esta manera quede registrada como una conducta agradable que hay que reforzar o repetir continuamente. Además, este circuito tiene otras cuatro vías, como la que va del TVA hacía la corteza prefrontal, pasando por el núcleo accumbens, relacionadas con los pensamientos, movimientos, secreción de hormonas y ciclo sueño-vigilia que se establecen cuando experimentamos placer. De esta forma, existen circuitos de la motivación, la memoria, el balance energético, el miedo, etc. (6).
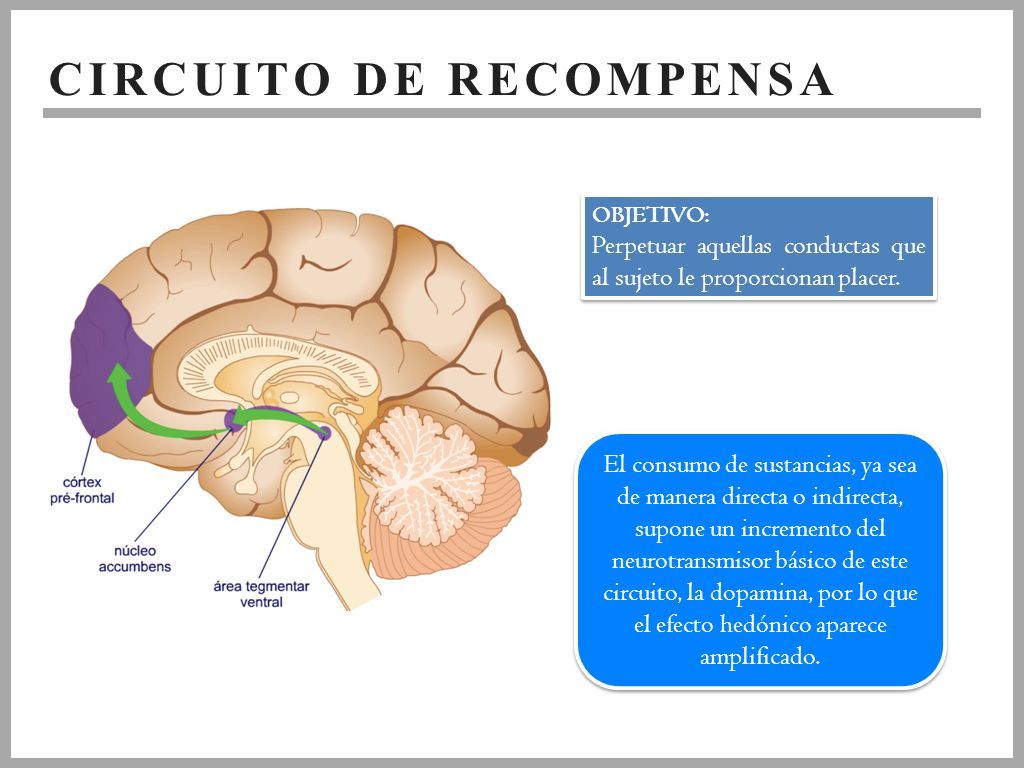
Figura 3. Circuito de recompensa o del placer. Tomada de https://slideplayer.es Neurobiología de la adicción. Pamela Cedeño Mendoza. Psicóloga Clínica.
Locos Geniales
Se ha podido observar que las personas con una menor densidad de receptores D2 para dopamina a nivel del tálamo son más creativas. Al parecer, una menor cantidad de dicho receptor facilitaría la formación de conexiones neuronales que permiten asociar conceptos, ideas, imágenes y sonidos de una forma más eficiente, mejorando así la creatividad (7). En la historia de la humanidad podemos encontrar ejemplos de artistas que padecieron algún trastorno mental.
Por ejemplo, el pintor expresionista Edvard Munch siendo muy joven sufrió la pérdida de sus seres queridos. En la temática de sus pinturas se pueden observar, de manera recurrente, la ansiedad, la angustia y la soledad. En 1908, después de una tormentosa relación sentimental y siendo victima del alcoholismo, lo afectó una grave enfermedad mental, por lo que tuvo que ser recluido en un hospital psiquiátrico en Copenhague. De ahí salió completamente restablecido. No obstante, pasó sus últimos años en soledad. Vincent van Gogh es considerado como uno de los más grandes pintores del mundo. Además de ser conocido por sus bellas pintura, también es recordado como el pintor que se corto parte de una oreja. Tuvo una vida tormentosa y finalmente se suicido. Podría haber sufrido esquizofrenia o trastorno bipolar.
La artista surrealista Leonora Carrington, en su libro “La Casa del Miedo. Memorias de Abajo”, narra el terrible año que vivió encerrada en un manicomio en España, donde su padre la interno después de que sufrió un desequilibrio mental que le sobrevino cuando su novio fue arrestado. Remedios Varo fue otra gran artista surrealista conocida por pinturas como “Mujer Saliendo del Psicoanalista” (Figura 4). Padeció trastorno de ansiedad. Su psiquiatra fue el Doctor Dionisio Nieto Gómez fundador de la Academia Mexicana de Psiquiatría y alumno de Santiago Ramón y Cajal pionero de la neurociencia y Premio Nobel de Medicina de 1906 por sus estudios sobre la estructura del sistema nervioso. Edgar Alan Poe fue un escritor, poeta, crítico y periodista estadounidense, reconocido como uno de los maestros universales del relato corto. Era alcohólico y lucho contra pensamientos suicidas. Un día escribió: “Los hombres me han llamado loco; pero aún no está resuelta la cuestión de si la locura es o no la más excelsa inteligencia, y de si todo aquello que es profundo no brota de la enfermedad del pensamiento, y de modos de pensar alterados respecto del intelecto general. Aquellos que soñamos de día conocemos muchas cosas que se les escapan a los que sólo sueñan de noche”.

Figura 4. “Mujer Saliendo del Psicoanalista” Remedios Varo. Tomada de www.tuboletohaciaelmundo.wordpress.com
Esta columna se prepara y edita semana con semana, en conjunto con investigadores morelenses convencidos del valor del conocimiento científico para el desarrollo social y económico de Morelos. Desde la Academia de Ciencias de Morelos externamos nuestra preocupación por el vacío que genera la extinción de la Secretaría de Innovación, Ciencia y Tecnología dentro del ecosistema de innovación estatal que se debilita sin la participación del Gobierno del Estado.
Referencias
- Neurociencia. El blog de José Ramón Alonso. Los Sabios de la Salpêtriére. https//jralonso.es
- Manual Diagnóstico y Estadístico de los Trastornos Mentales-5. (DSM-5). American Psychiatric Association.
- Canción “Cuando Tú No Estas” Autor: Alex Lora.
- Alcohólicos Anónimos, Una Historia de Misericordia. Grupo Centro Madrid. 09-06-2015. grupocentromadrid.wordpress.com
- Guía de Consulta de los Criterios Diagnósticos del DSM-5. American Psychiattric Association
- https://elgatoylacaja.com.ar/sobredrogas/neuronas-circuitos-neuronales-neurotransmisores-y-otros-neuros/
- La dopamina efectos físicos y psicológicos. www.psicoactiva.com










 Desarrollado por Linabat
Desarrollado por Linabat