Cómo me volví alérgico a la carne asada y como evitar que te ocurra a ti
Miguel Ángel Cevallos
El Dr. Miguel Ángel Cevallos (mejor conocido como MAC) estudió Biología Experimental en la UAM-I y posteriormente el Doctorado en Investigación Biomédica Básica en la UNAM. Actualmente es investigador Titular en el Centro de Ciencias Genómicas de la UNAM.
Esta publicación fue revisada por el comité editorial de la Academia de Ciencias de Morelos.
¡¡Alérgico!! ojalá todo se hubiera restringido a la carne asada. Tampoco puedo comer birria los domingos, ni taquitos al pastor los viernes sociales, ni siquiera unos miserables tacos de carnitas entre semana. Ahora no puedo comer básicamente nada que contenga carnes rojas. Mi dieta cambió abruptamente por una desafortunada cadena de eventos que comenzó con la visita a un rancho ganadero de un amigo, en Tamaulipas. En ese viaje —lo recuerdo perfectamente— se me enterró una garrapata adulta.
La verdad es que, dado que las garrapatas pueden trasmitir muchas enfermedades peligrosas, incluso letales, estuve atento durante los siguientes días a para detectar cualquier síntoma inusual. Afortunadamente no tuve fiebre, ni salpullido, ni dolores articulares o parálisis facial, que me sugirieran haber pescado, por ejemplo, la enfermedad de Lyme. Por desgracia, no es la primera vez que he tenido encuentros con estos bichos; en una de las pocas salidas de campo que realicé en mis pininos como biólogo, me llevé de recuerdo larvas de garrapata, las que en México coloquialmente llamamos “pinolillos”. Me di cuenta de su presencia cuando empecé a sentir que me aparecían como granitos (uno de ellos en una ceja) y que resultaron ser garrapatas juveniles.
¿Intoxicación, empacho o alergia?
Pero regresando al primer asunto, las cosas empezaron a tomar otro cariz semanas después de mi visita a ese rancho: todo empezó un viernes en la noche, después de ingerir unos tacos al pastor y un par de chelas. Como a las cuatro de la mañana empecé con ronchas, tos, se me empezaron a inflamar los labios y me dio un ataque ligero de asma. Tenía los mismos síntomas que me dan cuando consumo camarones (sí, desde niño tampoco puedo comer camarones). Sin embargo, la diferencia en tal caso es crítica: si por accidente me como un camarón, casi inmediatamente me empiezo a enronchar y se me empieza a inflamar la cara y especialmente los labios. Pero esa madrugada me tomé un antihistamínico y no pasó a mayores. Algunos días después comí cecina y al anochecer me empezaron nuevamente a surgir los mismos síntomas de noches atrás. En una primera instancia me fue difícil suponer que lo que yo tenía era una alergia de origen alimentario, porque estaba más que acostumbrado a la aparición de síntomas alérgicos casi inmediatamente después de consumir camarones (esto ocurrió obviamente por accidente, sin afán de suicidarme). Al paso de las semanas me di cuenta de que posiblemente la carne de cerdo era lo que me causaba las molestias más violentas; pero siempre, seis incluso ocho horas después de consumir este tipo de alimentos —inusual como las alergias comunes que ya mencioné—
Preocupado, consulté un alergólogo —los médicos especializados en problemas con nuestro sistema inmunológico— para que me ayudara a identificar la fuente de mis alteraciones. Para entonces no creí posible que existiera algo como ‘alergia a las carnes’ y, además, que ésta apareciera de manera más o menos súbita; he de confesar que al alergólogo tampoco le pareció usual. La alergia a las carnes rojas suele ser un problema muy poco frecuente; sin embargo, el citado galeno me mandó a hacer pruebas de laboratorio con tecnologías avanzadas para identificar la causa de esta desgracia.
Las pruebas clínicas de alergología
En los últimos años se han desarrollado pruebas cada vez más sofisticadas para detectar y apoyar a las personas con alergias. Los estuches (kits) de reactivos para estas pruebas están accesibles en algunas clínicas y hospitales grandes, especialmente en la Ciudad de México. Si me apuran un poco, les diré que las alergias son una hipersensibilidad a algún estímulo externo (alérgeno; habitualmente moléculas orgánicas), mediado por nuestro sistema inmune, que normalmente detecta, atrapa y destruye compuestos, virus y microorganismos extraños. Dentro del arsenal de combate existen varios tipos de ‘anticuerpos’ (inmunoglobulinas de naturaleza proteica) que nuestro cuerpo produce; entre ellos, los anticuerpos llamados IgE que están ligados a las reacciones alérgicas. El sistema inmune va aprendiendo gradualmente a reconocer su propio entorno celular y alimentario y a desarrollar ‘memoria’ de los embates externos (enfermedades infecciosas previas, vacunas).
Los linfocitos (parte de los ‘glóbulos blancos’), normalmente producen cantidades muy pequeñas de anticuerpos IgE, pero se producen en mayor concentración en personas alérgicas. Por ejemplo, siendo yo alérgico a los camarones significaría tener ‘títulos elevados’ de IgE anti-camarón dirigidos contra algún componente particular de este crustáceo. Predeciblemente, en cuanto ingiero camarones, las IgE reconocen la presencia de algún alérgeno específico y les ‘avisan’ a otras células especializadas de mi sistema inmune que secreten un grupo de compuestos que dan origen a la vasodilatación, que aumenta la permeabilidad de nuestros vasos sanguíneos, la hipersecreción de moco, la inflamación de los tejidos, etc.; respuestas que a final de cuentas explican los síntomas típicos de un ataque de alergia.
Visto desde dentro de la investigación biomédica, lo que ocurre con las personas que sufren alergias es que no saben con precisión que les hace daño. Quizá tengan idea que algún alimento o que algo que está en el ambiente en alguna época del año, les hace moquear y estornudar, pero nada más (algunos afirman que hay “alergia a los lunes”). Para enfrentar el fenómeno, los inmunólogos y tecnologías de empresas como ThermoFisher han desarrollado una serie de análisis moleculares muy precisos para identificar la fuente de las alergias llamados ImmunoCap. Estas pruebas consisten en capturar los IgE que están en muestras de sangre, los cuales se pegan específicamente a una batería de alérgenos inmovilizados para determinar después el tipo y cantidad de cada uno. Si alguno de estos anticuerpos está a un nivel mayor del esperado, se considera que ese es el alérgeno responsable de la alergia. Las pruebas son rápidas y fiables, aunque no necesariamente baratas.
Para saber que era lo que me estaba haciendo daño me hice una prueba en panel de un ImmunoCap especializado en detectar alergias de origen alimentario; resulté alérgico a los camarones (sin sorpresas y un buen control positivo), pero también la prueba determinó que soy hipersensible a las carnes rojas. Lo interesante del asunto es que lo que determina mi presunta alergia a la carne es una molécula muy específica que se llama galactosa-alfa-1,3-galactosa, o para los cuates simplemente alfa-gal (Figura 1).
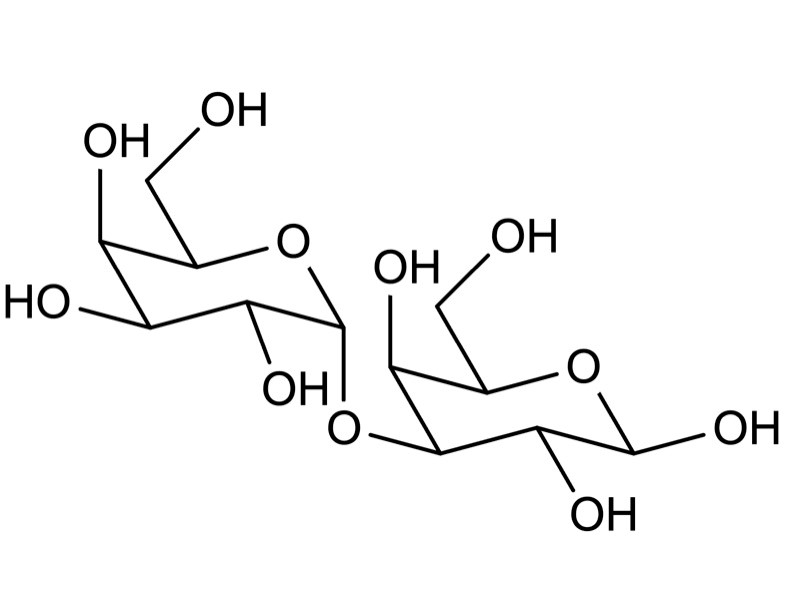
Figura 1. Estructura química de la galactosa-alfa-1,3-galactosa (alfa-gal). Imagen tomada de Wikipedia (https://en.wikipedia.org/wiki/Galactose-alpha-1,3-galactose)
El síndrome alfa-gal
Alfa-gal es un tipo de azúcar presente en las membranas de las células de los mamíferos, excepto en las de humanos y de monos del Viejo Mundo. Esto sugiere que en algún momento de la evolución ‘se perdió’ el gene responsable para fabricar la enzima que produce este compuesto. Habría algunos ancestros primates que compartimos con esos monos que mostrarían (usando la paleogenómica) desde qué período nuestros ascendientes evolutivos fueron incapaces de producir alfa-gal y tentativamente, la explicación por la que somos susceptibles a desarrollar alergias contra este compuesto. Es preciso explicar que normalmente somos capaces de hacer anticuerpos contra substancias que nuestro sistema inmune reconoce como extrañas.
El ‘síndrome alfa-gal’ se reconoció como tal hace unos veinte años y las publicaciones que ayudaron a entender el problema son un ejemplo del poderío de la epidemiología moderna, ya que uno de los quehaceres esenciales de la investigación científica es ligar observaciones que, en primera instancia, no parecen estar conectadas; pero a través de correlaciones y suposiciones sujetas a experimentación, se van estableciendo hechos y teorías consistentes. La primera pista la descubrieron en 2009 unos investigadores australianos que encontraron que las personas que desarrollaban alergia a las carnes rojas habían sido previamente picados por garrapatas. La segunda pista se obtuvo cuando se descubrió que un gran porcentaje de las personas que se trataban con un fármaco denominado cetuximab desarrollaban alergia a las carnes rojas. El cetuximab es uno de los llamados inmuno-medicamentos generados a partir de un tipo de ‘anticuerpo monoclonal’ específico que se usa para el tratamiento de ciertos tipos de cáncer y que se producía a partir de cultivos de células de ratón. Las células del ratón lo que hacían inicialmente era ‘decorar’ las moléculas del anticuerpo con alfa-gal (actualmente se utilizan líneas celulares que no modifican el anticuerpo monoclonal con alfa-gal). Como demostraron después más investigaciones, las personas que desarrollaban alergias al cetuximab ya tenían niveles elevados de IgE específicos contra alfa-gal. La tercera evidencia y la que a mí me llamó más la atención, fue que quienes presentaron alergia al cetuximab vivían en el sureste de los Estados Unidos que es la región donde los casos de alergia a las carnes rojas se presentan con mayor frecuencia. Y no solo esto, en los estados del sureste de ese país es donde ocurren más casos de enfermedades producidas por Rickettsias, que son bacterias cuyo vehículo de transmisión son precisamente las garrapatas. Con estos datos, los investigadores Scott P. Commins y Thomas Platts-Mills (de la Universidad del Sistema de Salud de Virginia), se percataron que había una relación clara e interesante entre la picadura de la garrapata, alfa-gal y la alergia a las carnes rojas.
¿Y bien, qué tienen que ver las garrapatas?
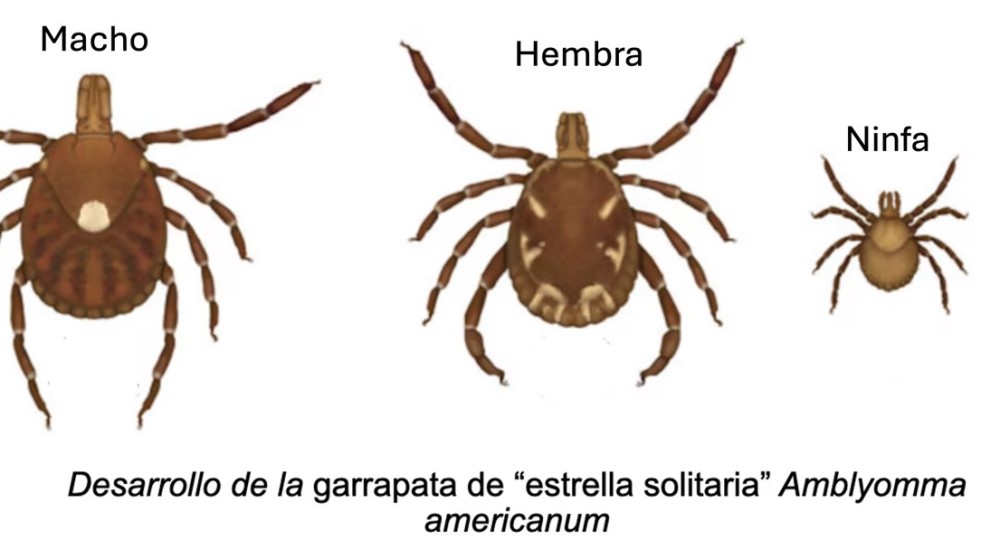
Sin duda, el sureste de los EE. UU. es donde más casos se presentan de alergia a las carnes rojas y la garrapata responsable es Amblyomma americanum o garrapata de “estrella solitaria” (Figuras 2 y 3). Esta garrapata también se le puede encontrar en el noreste de México y obviamente, en Tamaulipas.

Figura 2. La garrapata de “estrella solitaria” Amblyomma americanum. Imagen tomada de Wikipedia (https://en.wikipedia.org/wiki/Alpha-gal_syndrome#/media/File:Amblyomma_americanum_tick.jpg)

Figura 3. Etapas de desarrollo de Amblyomma americanum. Imagen tomada de https://www.pubs.ext.vt.edu/2906/2906-1396/2906-1396.html
De momento tengo que aclarar que también en otras partes del mundo hay casos de alergia a las carnes rojas, pero las garrapatas involucradas son de otras especies. Por ejemplo, en Australia la garrapata responsable es Ixodes holocyclis (Figura 4); en Europa es el tipo común de Ixodes ricinus y en Asia lo son las garrapatas Haemaphysalis longicornis (Figura 5) y Amblyomma testudinarium.

Figura 4. La garrapata Ixodes holocyclis, antes y después de chupar sangre. Imagen tomada de https://en.wikipedia.org/wiki/Ixodes_holocyclus#/media/File:Tick_before_and_after_feeding.jpg

Figura 5. La garrapata Haemaphysalis longicornis. Imagen tomada de https://entomologytoday.org/2020/02/19/different-tick-same-repellents-cdc-study-avoid-asian-longhorned-tick/
¿De dónde sale el alfa-gal de las garrapatas?
Para que la mordida de garrapata despierte una respuesta alérgica, sin importar la especie de que se trate debe inyectarnos el alfa-gal de alguna manera. Ahora, dado que los humanos no podemos sintetizar alfa-gal, si nos inyectan un poco de este azúcar alfa-gal es seguro que se produzcan anticuerpos específicos contra este compuesto y posiblemente ‘levanten’ una respuesta alérgica; hay personas cuyo sistema inmunológico es cada vez más reactivo al alfa-gal, lo que conduce al desarrollo de la alergia a las carnes rojas que lo contienen. Además, los individuos más susceptibles son aquellos que han sufrido picaduras de garrapatas en más de una ocasión como es mi caso; y todo por intentar ser biólogo de bota y no de bata, como lo soy ahora.
Los descubrimientos no acaban ahí: estudios más detallados han determinado que las glándulas salivales y la saliva de muchas garrapatas contienen alfa-gal; el misterio radica en que estos bichos no poseen la enzima que comúnmente sintetiza alfa-gal (¡¿cómo?!). Por eso, desde hace años, los científicos interesados en resolver esta incógnita han propuesto varias hipótesis: una de ellas es que las garrapatas pudieran tener enzimas que sintetizan alfa-gal que no son parecidas a las que actualmente conocemos de otros organismos, y se ha hecho la exploración de enzimas que tuvieran esta actividad. Otra hipótesis propone que parte del alfa-gal que se encuentra en la saliva de la garrapata proviene de la sangre de los mamíferos de los que se alimenta; p.ej., de bovinos o de venados. Asimismo, otros investigadores sugieren que en realidad quien fabrica alfa-gal son todos los microbios que se alojan dentro de la garrapata. Aunque no todas estas ideas son excluyentes, muy seguramente alguna de ellas es más probable, demostrable y determinante.
¿Y ahora qué hago?
A pesar de toda esta complicación creo que tuve suerte; las cosas podrían haber sido mucho más graves. Primero, hay muchas personas cuyas alergias van mucho más allá de los mocos, las ronchas o los estornudos; hay síntomas que desaparecen rápidamente si uno se toma pronto un antihistamínico como “Avapena” o “Benadryl”. De hecho, siempre llevo un par de pastillitas de alguno de estos medicamentos en mi cartera, por si se presenta una reacción imprevista.
Lamentablemente, personas que adquieren alergias más severas pueden acabar graves en un hospital o finalmente, en una funeraria. La reacción alérgica más grave se conoce como choque anafiláctico; esta reacción involucra alteraciones en varios órganos a la vez, incluido el sistema cardiovascular. Un choque anafiláctico se inicia frecuentemente con una comezón intensa en las palmas de las manos y en las plantas de los pies, en el cuero cabelludo e incluso en la zona genital. Mientras el corazón aumenta su ritmo (taquicardia) y debido a una vasodilatación generalizada, el cuerpo se pone todo rojo. Después se complica con una enorme dificultad para respirar, se baja la presión arterial y pueden aparecer diarreas violentas; si no se actúa rápidamente puede sobrevenir la muerte. Todos estos síntomas se pueden desarrollar en minutos y es por ello por lo que las personas que sufren reacciones alérgicas violentas deben llevar SIEMPRE entre sus pertenencias diarias una EpiPen instrumento necesario para inyectar —de forma ágil e individual— una hormona natural, la epinefrina que relaja las vías respiratorias y facilita la oxigenación y con ello evitar un fallecimiento repentino.
Resumiendo: para evitar un ataque alérgico a las carnes rojas o a cualquier otro tipo de alergia es necesario no exponerse a la substancia que lo dispara, lo cual no siempre es fácil. Volviendo a la alergia a las carnes rojas, hay otros alimentos, no necesariamente los cárnicos, que contienen alfa-gal, aunque en menor cantidad; p.ej., la leche de vaca, los quesos y algunos otros derivados lácteos; las gelatinas que se fabrican a partir de la grenetina extraída de la piel, cartílagos o huesos de reses o cerdos. Las personas que tienen alergia a las carnes rojas deben, asimismo, notificar y evitar ser administrados con determinados medicamentos que se sintetizan en sistemas animales, como los anti-venenos o los anticuerpos monoclonales. Los individuos que sufren de esta afección tampoco pueden recibir trasplantes o válvulas de corazón de origen bovinos, ni porcino. Sin embargo, hay cirujanos que afirman sin estadísticas aún muy confiables que, si uno evita comer carne o sus derivados por algunos años, la alergia podría desaparecer.
En el fondo de toda esta historia el mensaje crucial es que hay que evitar a toda costa que nos piquen las garrapatas. No sólo podrían estimular esta alergia, sino causarnos algunas enfermedades desagradables al infectarnos con ciertos virus o microorganismos que éstas hospedan. Al visitar una zona ganadera o regiones habitadas por venados, hay que aplicarse repelente contra insectos; sobre todo los que contienen como ingrediente activo a la dietil-toluamida. Bueno, ya sé; las garrapatas no son insectos: son arácnidos, aunque esta sustancia también funciona contra ellas. Recomiendo ponerse camisas de manga y pantalones largos, bien amarrados en los tobillos para que no se trepe nada, y botas. La ropa de color claro funciona mejor, ya que notarías a cualquier intruso que quiera irse de aventón. Hay que asegurarse que el grupo tenga esas precauciones, aunque sean tus enemigos.
Lo único que me queda es ser consciente de esta afección y evitar la carne para comer. Con un poco de suerte (y de evidencia inmunológica), en un par de años podré disfrutar nuevamente del suadero.
Agradezco al Dr. Jaime Padilla el cuidadoso trabajo de edición que hizo con este artículo.
Para saber más:
Fundación BBVA. La alergia a las carnes | Libro de las enfermedades alérgicas. https://www.fbbva.es/alergia/alergia-a-los-alimentos/alergia-a-las-carnes/
Mayo Clinic. Síndrome de alfa-gal – Síntomas y causas. https://www.mayoclinic.org/es/diseases-conditions/alpha-gal-syndrome/symptoms-causes/syc-20428608
Steinke JW, Platts-Mills TA, Commins SP.J The alpha-gal story: lessons learned from connecting the dots. Allergy Clin Immunol. 2015 Mar;135(3):589-96; quiz 597. doi: 10.1016/j.jaci.2014.12.1947.
Commins SP, Platts-Mills TA.Tick bites and red meat allergy. Curr Opin Allergy Clin Immunol. 2013 Aug;13(4):354-9. doi: 10.1097/ACI.0b013e3283624560.
Esta columna se prepara y edita semana con semana, en conjunto con investigadores morelenses convencidos del valor del conocimiento científico para el desarrollo social y económico de Morelos. Desde la Academia de Ciencias de Morelos externamos nuestra preocupación por el vacío que genera la extinción de la Secretaría de Innovación, Ciencia y Tecnología dentro del ecosistema de innovación estatal que se debilita sin la participación del Gobierno del Estado.











 Desarrollado por Linabat
Desarrollado por Linabat